Waarom sommige RHT-initiatieven worden gefinancierd (en andere niet)

Miljarden dollars aan financiering komen het systeem binnen via het Rural Health Transformation (RHT) programma, maar toch vragen veel leiders in de plattelandsgezondheidszorg zich nog steeds af. Waarom gaan sommige initiatieven wel door en andere niet? Waarom gaan sommige initiatieven wel door en andere niet?
Het RHT-programma financiert geen geïsoleerde technologieaankopen of operationele verbeteringen, maar initiatieven die transformatie en meetbare resultaten laten zien.
In het hele land hebben plattelandsziekenhuizen te maken met opmerkelijk vergelijkbare operationele uitdagingen: personeelstekort, burn-out bij artsen, verouderende infrastructuur, beperkte toegang tot specialismen, verouderde technologische omgevingen en nog veel meer. In veel gevallen lijken de initiatieven die ziekenhuizen voorstellen om deze uitdagingen aan te pakken ook op elkaar.
En toch, wanneer transformatieprogramma’s van staten voorstellen evalueren, gaan sommige initiatieven vooruit terwijl andere stagneren.
Het wordt steeds belangrijker om te begrijpen waarom dat gebeurt, omdat er steeds nieuwe financieringsmogelijkheden bijkomen. Het zou wel eens het verschil kunnen betekenen tussen het verkrijgen van financiering voor je voorstel… of het in de prullenbak belanden.
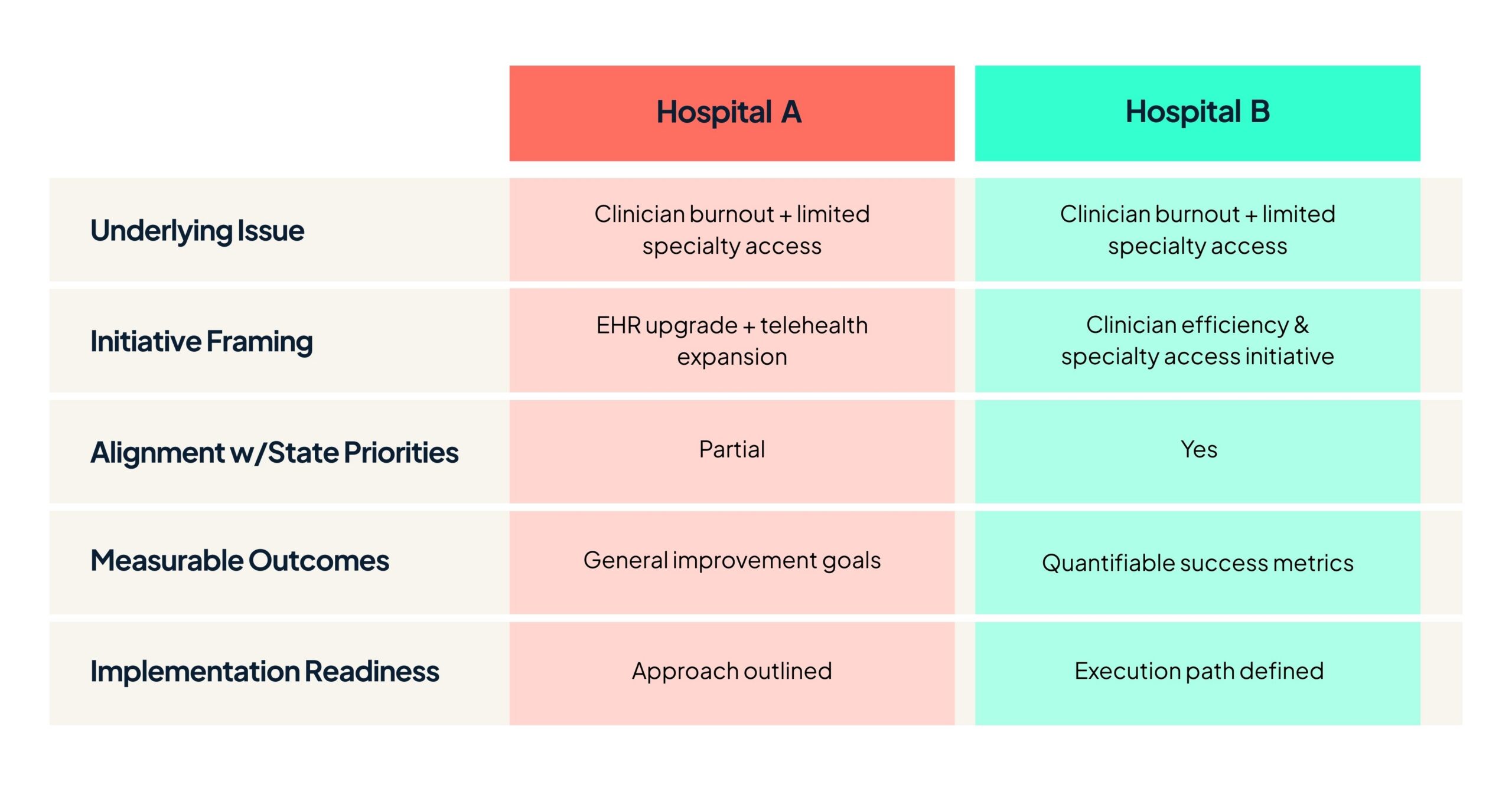
Twee vergelijkbare inzendingen. Verschillende resultaten.
Twee plattelandsziekenhuizen streven een vergelijkbaar doel na: de efficiëntie van artsen verbeteren en tegelijkertijd de toegang tot specialistische zorg uitbreiden.
Beide organisaties zien de documentatielast als een oorzaak van burn-out bij artsen. Beide willen ook de mogelijkheden voor telespecialismen uitbreiden, zodat patiënten niet uren hoeven te reizen voor specialistische consulten.
Elk ziekenhuis ontwikkelt een initiatief dat EHR-verbeteringen en uitbreiding van telehealth omvat.
Op hoog niveau zijn de initiatieven vergelijkbaar.
Maar wanneer een RHT-programma van een staat voorstellen evalueert, gaat het ene initiatief door en het andere niet.
Wat maakte het verschil?
In veel gevallen heeft het antwoord minder te maken met de uitdaging die wordt aangepakt en meer met hoe het initiatief past in het kader dat programma’s gebruiken om RHT-financieringsbeslissingen te evalueren.
Waar RHT-financieringsbeslissingen daadwerkelijk plaatsvinden
RHT-financiering stroomt via transformatieplannen op staatsniveau, die vervolgens staatsspecifieke RHT-initiatiefcategorieën, samenwerkingsverbanden of gerichte programma’s creëren waaraan aanbieders kunnen deelnemen.
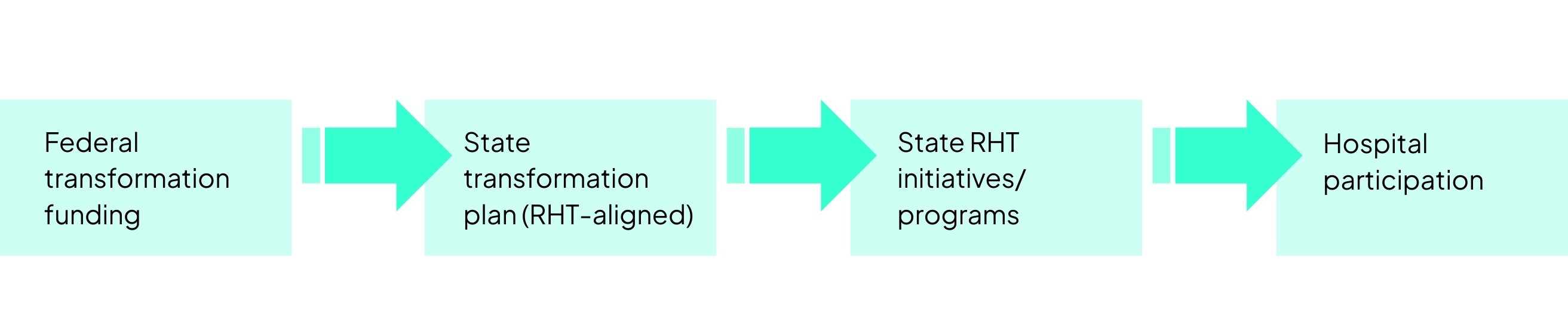
Elke staat organiseert zijn transformatiestrategie anders. Sommige staten creëren een groter aantal gerichte RHT-initiatieven, terwijl andere de financiering in minder programma’s concentreren.
Voor gezondheidszorgsystemen op het platteland betekent dit dat de structuur van de RHT-initiatieven van de staat het landschap van kansen vormt en dat ziekenhuizen worden geëvalueerd op basis van hoe duidelijk hun voorgestelde initiatieven aansluiten bij die programmacategorieën.
Het kader achter financieringsbesluiten van RHT
Op federaal niveau is het RHT-programma georganiseerd rond vijf pijlers die bepalen welke soorten transformatie het programma moet ondersteunen. Hoewel de staten flexibel zijn in de manier waarop ze hun programma’s structureren, zijn de meeste RHT-initiatieven van staten uiteindelijk terug te voeren op deze vijf kernprioriteiten1:
Maak Amerika weer gezond
Steun innovaties op het gebied van gezondheid op het platteland en nieuwe toegangspunten om preventieve gezondheid te bevorderen en de onderliggende oorzaken van ziekten aan te pakken. Projecten zullen gebruik maken van op feiten gebaseerde, resultaatgerichte interventies om ziektepreventie, beheer van chronische ziekten, gedragsgezondheid en prenatale zorg te verbeteren.
Duurzame toegang
Aanbieders op het platteland helpen om langdurige toegangspunten voor zorg te worden door de efficiëntie en duurzaamheid te verbeteren. Met steun van het RHT-programma werken plattelandsvoorzieningen samen – of met hoogwaardige regionale systemen – om activiteiten, technologie, primaire en specialistische zorg en spoedeisende hulp te delen of te coördineren.
Ontwikkeling van het personeelsbestand
Hooggekwalificeerde gezondheidswerkers aantrekken en behouden door de werving en het behoud van zorgverleners in plattelandsgemeenschappen te versterken. Zorgverleners op het platteland te helpen hun beroep uit te oefenen op het hoogste niveau van hun vergunning en een bredere groep zorgverleners te ontwikkelen om aan de behoeften van een plattelandsgemeenschap te voldoen, zoals gezondheidswerkers, apothekers en personen die zijn opgeleid om patiënten te helpen bij het navigeren door het gezondheidszorgsysteem.
Innovatieve zorg
De groei van innovatieve zorgmodellen stimuleren om gezondheidsresultaten te verbeteren, zorg te coördineren en flexibele zorgarrangementen te bevorderen. Ontwikkelen en implementeren van betalingsmechanismen die aanbieders of Accountable Care Organizations (ACO’s) stimuleren om de kosten van de gezondheidszorg te verlagen, de kwaliteit van de zorg te verbeteren en de zorg te verschuiven naar goedkopere settings.
Technologische innovatie
Stimuleren van het gebruik van innovatieve technologieën die een efficiënte zorgverlening, gegevensbeveiliging en toegang tot digitale gezondheidstools door plattelandsfaciliteiten, zorgverleners en patiënten bevorderen. Projecten ondersteunen de toegang tot zorg op afstand, verbeteren het delen van gegevens, versterken de cyberbeveiliging en investeren in opkomende technologieën.
De transformatieplannen van de staat vertalen deze pijlers over het algemeen in specifieke initiatiefcategorieën of programma’s waaraan ziekenhuizen kunnen deelnemen. Wanneer ziekenhuizen voorstellen indienen of deelnemen aan deze initiatieven, evalueren beoordelaars vaak hoe duidelijk de voorgestelde inspanning overeenkomt met:
- Een of meer van de prioriteitsgebieden van de RHT
- Gedefinieerde resultaten gekoppeld aan transformatiedoelen
- De bereidheid van de organisatie om het initiatief te implementeren
- Verantwoording van bestuur en leiderschap
Initiatieven die duidelijk van ziekenhuisvoorstel naar staatsinitiatief naar RHT-pijler gaan, zijn voor programma’s gemakkelijker te evalueren en te prioriteren. Dit zijn de initiatieven die de meeste financiering krijgen.
Waarom sommige initiatieven beter in het kader passen dan andere
Sterke ideeën komen vanzelf naar boven, toch? Niet echt.
In de praktijk evalueren RHT-programma’s van staten initiatieven door middel van een gestructureerde lens met gedefinieerde categorieën en scoringscriteria.
Als een voorstel niet duidelijk in deze categorieën past of geen meetbare resultaten en implementatiegereedheid laat zien, kunnen beoordelaars moeite hebben om het initiatief binnen het RHT-evaluatiekader te plaatsen.
Dit betekent niet noodzakelijk dat het idee zelf zwak is. Het is zelfs zo dat veel niet-gefinancierde initiatieven echte en dringende operationele uitdagingen aanpakken. Het verschil is vaak dat het initiatief niet wordt gepresenteerd op een manier die duidelijk overeenkomt met de manier waarop het programma voorstellen evalueert.
Met andere woorden, het initiatief zelf kan vergelijkbaar zijn met een initiatief dat financiering ontvangt, maar de structuur en duidelijkheid van het voorstel maken het makkelijker voor beoordelaars om ”ja” tegen te zeggen.
Operationele uitdagingen omzetten in initiatieven
Bekijk deze voorbeelden van hoe u operationele uitdagingen kunt omvormen tot duidelijk gedefinieerde RHT-initiatieven:
Voorbeeld A
Operationele uitdaging: Documentatielast en inefficiëntie van het EPD dragen bij aan burn-out bij artsen
Initiatief framing: Initiatief voor efficiëntie van artsenCombinatie van EHR-optimalisatie, documentatiehulpmiddelen en herontwerp van workflow
Waarom het werkt voor beoordelaars: Definieert een duidelijke transformatie-inspanning gekoppeld aan de duurzaamheid van het personeelsbestand in plaats van een algemene technologie-upgrade
Pijlers: Landelijke beroepsbevolking, gezondheidszorgtechnologie
Voorbeeld B
Operationele uitdaging: Patiënten die lange afstanden afleggen voor specialistische zorg
Initiatief framing: Initiatief toegang tot specialismen op afstandUitbreiding van specialistische consulten op afstand in landelijke gebieden
Waarom het werkt voor beoordelaars: Omkadert de inspanning als een uitbreidingsinitiatief voor schaalbare toegang in plaats van de inzet van een telegezondheidsinstrument
Pijlers: Landelijke beroepsbevolking, gezondheidszorgtechnologie
Voorbeeld C
Operationele uitdaging: Beperkte personeelscapaciteit voor zorgcoördinatie
Initiatief framing: Initiatief voor zorgcoördinatie en digitale betrokkenheid van patiëntenCombineren van zorgcoördinatieworkflows, communicatiemiddelen voor patiënten en mogelijkheden voor monitoring op afstand
Waarom het werkt voor beoordelaars: Laat zien hoe de inspanning de zorgverlening verandert in plaats van simpelweg personeel of software toe te voegen
Pijlers: Landelijke beroepsbevolking, gezondheidszorgtechnologie
Voorbeeld D
Operationele uitdaging: Versnipperde gegevens in verschillende klinische systemen
Initiatief framing: Initiatief voor de integratie en interoperabiliteit van klinische gegevensKlinische systemen verbinden en gedeelde gegevens mogelijk maken voor gecoördineerde zorg en prestatierapportage
Waarom het werkt voor beoordelaars: Positioneert de inspanning als het mogelijk maken van gecoördineerde zorg en rapportage, niet alleen technische integratie
Pijlers: Innovatieve zorgverlening, gezondheid van de gemeenschap/bevolking, gezondheidszorgtechnologie
Hoe toonaangevende systemen het probleem benaderen
Omdat de RHT-mogelijkheden van de staat zich blijven ontwikkelen, kiezen veel gezondheidszorgsystemen op het platteland voor een meer gestructureerde aanpak van de strategie.
In plaats van een verlanglijstje met projecten aan te houden, organiseren organisaties hun inspanningen steeds vaker rond een klein aantal duidelijk gedefinieerde transformatie-initiatieven met een duidelijk gedefinieerd eigenaarschap, meetbare resultaten, ondersteunende technische of infrastructurele componenten en een duidelijke implementatietijdlijn.
Door prioriteiten op deze manier te organiseren, kunnen leiderschapsteams opkomende RHT-kansen sneller evalueren en bepalen hoe hun initiatieven aansluiten bij overheidsprogramma’s.
Veel organisaties formaliseren dit werk door middel van transformatieblauwdrukken.
Een blauwdruk voor transformatie helpt leiderschapsteams om duidelijkheid te scheppen:
- Welke initiatieven zijn het belangrijkst voor de organisatie
- Hoe deze initiatieven aansluiten bij RHT-prioriteiten en overheidsprogramma’s
- De bestuurs- en uitvoeringsstructuur die nodig is om ze te leveren
- Hoe resultaten worden gemeten en gerapporteerd
Door de transformatie-inspanningen op deze manier te organiseren, kunnen gezondheidszorgsystemen op het platteland initiatieven presenteren in een structuur die beter aansluit bij de manier waarop RHT-programma’s voorstellen evalueren en prioriteren.
Voorbereiden op wat komen gaat
RHT-financiering is een belangrijke kans voor ziekenhuizen die al lang bestaande operationele en toegangsproblemen willen aanpakken. Maar financieringsbeslissingen zijn zelden alleen gebaseerd op de uitdaging; ze hangen af van hoe duidelijk een initiatief past in het kader dat programma’s gebruiken om transformatie-inspanningen te evalueren.
Organisaties die initiatieven structureren rond gedefinieerde prioriteiten, meetbare resultaten en implementatiegereedheid zijn vaak beter gepositioneerd als nieuwe kansen zich voordoen.
De meest goed gefinancierde landelijke gezondheidszorgstelsels ontwikkelen een duidelijke transformatieblauwdruk als onderdeel van hun RHT-voorstelproces.
Quoris maakt blauwdrukken die direct aansluiten bij de manier waarop staten fondsen toewijzen aan de vijf pijlers, zodat plattelandsaanbieders kunnen meedingen naar RHT-financiering en deze veilig kunnen stellen, en levert vervolgens de technologie die nodig is om deze initiatieven uit te voeren.
Share this
